Update, 3. Auflage, November 11
Kurze Einführung
Die Behandlung eines Patienten ist individuell und somit handelt es sich bei jeder Behandlung aus betriebswirtschaftlicher Sicht um eine Einzelanfertigung. Dies macht nicht nur die Behandlung schwierig, auch die Verrechnung der effektiv entstandenen Kosten ist eine grosse Herausforderung. Am korrektesten wäre somit pro Patient eine individuelle Kalkulation vorzunehmen. Dies würde jedoch wenig Anreiz bieten, den Patienten möglichst effizient zu behandeln, da alle verursachten Kosten 1:1 zurückerstattet würden. Mittels Fallpauschalen, welche sich auf die im Einzelfall zutreffenden Diagnosen und Behandlungen beziehen, werden die einzelnen Patientenbehandlungen gruppiert. Die so entstehenden Gruppen sollen bezüglich Kosten und erbrachter Leistungen möglichst identisch sein. Jede Gruppe wird aufgrund der Durchschnittskosten bewertet. Der Leistungserbringer wird auf Basis dieser Durchschnittskosten abgegolten, unabhängig von den effektiv entstandenen Kosten. Dadurch wird der Anreiz gesetzt, den Patienten nicht maximal, sondern optimal zu behandeln.
Trotz dieses Anreizes zur optimalen Behandlung sind von der Finanzierung mittels DRG-Pauschalen keine spürbaren Kostensenkungseffekte zu erwarten. Bei einer Spezialisierung der Leistungserbringer ist grundsätzlich davon auszugehen, dass die Behandlungsprozesse optimierter und standardisierter betrieben werden können. Der Hauptteil der Kosten wird jedoch nicht eingespart, sondern von der stationären Akutsomatik in die vor- und nachgelagerten Bereiche verlagert.
Stichwortartig zusammengefasst setzt ein DRG-basiertes Abgeltungssystems folgende Anreize (nicht wertend):
- Effiziente und kostengünstige Behandlung
- Behandlung, welche sich auf das Notwendige beschränkt
- Minimale Aufenthaltsdauer
- Behandlung komplexer Patienten, sofern die erhöhte Komplexität zu einem höheren Kostengewicht führt
- Behandlung von Patienten, die bezüglich den prognostizierten Kosten unter dem Gruppendurchschnitt liegen
- Verlegung von Patienten, die bezüglich den prognostizierten Kosten über dem Gruppendurchschnitt liegen
- Maximale Ausreizung der Kodiermöglichkeiten
Damit aus diesen Anreizen für den einzelnen Patienten keine Fehlanreize entstehen, werden in der Schweiz auf nationaler Ebene verschiedene Massnahmen durchgeführt:
| Anreiz | Massnahme |
| Effiziente und kostengünstige Behandlung |
|
| Minimale Behandlung |
|
| Minimale Aufenthaltsdauer |
|
| Behandlung komplexer Patienten |
|
| Behandlung von Patienten, die bezüglich den prognostizierten Kosten unter dem Gruppendurchschnitt liegen |
|
| Verlegung von Patienten, die bezüglich den prognostizierten Kosten über dem Gruppendurchschnitt liegen |
|
| Maximale Ausreizung der Kodiermöglichkeiten |
|
Grundlagen
Rechtliche Grundlagen KVG
|
|
|
|
1 Die Leistungserbringer sind verpflichtet, den zuständigen Bundesbehörden die Daten bekannt zu geben, die benötigt werden, um die Anwendung der Bestimmungen dieses Gesetzes über die Wirtschaftlichkeit und Qualität der Leistungen zu überwachen. Namentlich sind folgende Angaben zu machen:
|
Transparenz über die relevanten Strukturdaten |
|
|
|
|
1 Die Leistungen nach den Artikeln 25–31 müssen wirksam, zweckmässig und wirtschaftlich sein. … |
WZW |
|
|
|
|
1 Im Rahmen ihrer Leistungsaufträge und ihrer Kapazitäten sind die Listenspitäler verpflichtet, für alle versicherten Personen mit Wohnsitz im Standortkanton des Listenspitals eine Aufnahmebereitschaft zu gewährleisten (Aufnahmepflicht). 2 Für versicherte Personen mit Wohnsitz ausserhalb des Standortkantons des Listenspitals gilt die Aufnahmepflicht nur aufgrund von Leistungsaufträgen sowie in Notfällen. 3 Die Kantone sorgen für die Einhaltung der Aufnahmepflicht. |
Aufnahmepflicht |
|
|
|
|
6 Die Vertragspartner und die zuständigen Behörden achten darauf, dass eine qualitativ hochstehende und zweckmässige gesundheitliche Versorgung zu möglichst günstigen Kosten erreicht wird. |
WZW |
|
|
|
|
4 Der Tarifvertrag bedarf der Genehmigung durch die zuständige Kantonsregierung oder, wenn er in der ganzen Schweiz gelten soll, durch den Bundesrat. Die Genehmigungsbehörde prüft, ob der Tarifvertrag mit dem Gesetz und dem Gebot der Wirtschaftlichkeit und Billigkeit in Einklang steht. |
Genehmigungsbehörde und -kriterien |
|
|
|
|
1 …Die Pauschalen sind leistungsbezogen und beruhen auf gesamtschweizerisch einheitlichen Strukturen. Die Vertragsparteien können vereinbaren, dass besondere diagnostische oder therapeutische Leistungen nicht in der Pauschale enthalten sind, sondern getrennt in Rechnung gestellt werden. Die Spitaltarife orientieren sich an der Entschädigung jener Spitäler, welche die tarifierte obligatorisch versicherte Leistung in der notwendigen Qualität effizient und günstig erbringen. |
Leistungsbezogene national einheitliche Tarifstruktur Benchmarking |
|
3 Die Vergütungen nach Absatz 1 dürfen keine Kostenanteile für gemeinwirtschaftliche Leistungen enthalten. Dazu gehören insbesondere:
|
exkl. gemeinwirtschaftliche Leistungen
|
|
|
|
|
1 Der Leistungserbringer muss sich in seinen Leistungen auf das Mass beschränken, das im Interesse der Versicherten liegt und für den Behandlungszweck erforderlich ist. |
Leistungsbeschränkung |
|
|
|
|
4 Vertrauensärzte und Vertrauensärztinnen beraten die Versicherer in medizinischen Fachfragen sowie in Fragen der Vergütung und der Tarifanwendung. Sie überprüfen insbesondere die Voraussetzungen der Leistungspflicht des Versicherers. |
Aufgabe Vertrauensärzte |
|
|
|
|
1 Der Bundesrat kann nach Anhören der interessierten Organisationen systematische wissenschaftliche Kontrollen zur Sicherung der Qualität oder des zweckmässigen Einsatzes der von der obligatorischen Krankenpflegeversicherung übernommenen Leistungen vorsehen. |
Qualitätssicherung |
|
|
|
|
1 Gegen Leistungserbringer, welche gegen die im Gesetz vorgesehenen Wirtschaftlichkeits- und Qualitätsanforderungen (Art. 56 und 58) oder gegen vertragliche Abmachungen verstossen, werden Sanktionen ergriffen. Diese umfassen:
|
Sanktionen bei Verstoss gegen Wirtschaftlichkeits- und Qualitätsanforderungen |
Vertragliche Grundlagen
|
|
|
|
Die Vertragspartner kommen überein, dass SwissDRG als lernendes System zu verstehen ist. Die Tarifstruktur basiert auf eigens bei den Spitälern erhobenen Kosten- und Leistungsdaten, welche in die Weiterentwicklung des Systems einfliessen. Es ist das erklärte Ziel der Partner, die Tarifstruktur basierend auf jährlichen Datenerhebungen weiter zu entwickeln |
Lernendes System und jährliche Neuberechnung |
|
|
|
|
1 Der vergütungsrelevante Einsatz von SwissDRG setzt eine qualitativ einwandfreie Anwendung der national einheitlichen Kodierrichtlinien voraus. Die Vertragspartner vereinbaren, die Qualität der Kodierung mittels eines national einheitlichen, statistischen Verfahrens auf vergleichbare Weise zu überprüfen. |
National einheitliche Kodierrevision durch neutrale Stelle |
|
|
|
|
Ausreisser werden aufgrund der Abweichung von der Aufenthaltsdauer definiert. Für untere und obere Ausreisser kommen Abschläge respektive Zuschläge zur Anwendung. |
Ausreisserregelung |
|
|
|
|
Erfolgt innerhalb von 18 Kalendertagen seit Austritt eine Wiederaufnahme in dasselbe Spital und fallen beide Fälle in dieselbe MDC, so werden die Fälle zusammengeführt. Die SwissDRG AG kann für Wiederaufnahmen gemäss dieser Regelung jene Fallgruppen bezeichnen, für welche die Regelung über die Fallzusammenführung nicht gilt (z.B. Onkologische Behandlungen). Wesentliches Kriterium ist dabei die von vornherein klare Mehrzeitigkeit der Behandlungen / Eingriffe. |
Wiederaufnahme |
|
Bei einer Wiederaufnahme infolge Rückverlegung aus einem anderen Spital innerhalb von 18 Kalendertagen seit Verlegung sind die Fälle bei gleicher MDC zusammen zu führen. Die Verlegungsabschläge gemäss entsprechender Regelung im Kapitel „Verlegungen“ sind anwendbar. Diese Regelung gilt unabhängig davon, ob die Rückverlegung aus einem somatischen Akutspital oder von einem anderen stationären Leistungserbringer erfolgt (z.B. Psychiatrie). Die Regel ist auch bei mehr als zwei beteiligten Spitälern anwendbar (die Fallzusammenführung erfolgt auch dann, wenn die Rückverlegung nicht aus jenem Spital erfolgt, in welches der Patient zuerst verlegt wurde). |
Rückverlegung |
|
|
|
|
Mit den Verlegungsabschlägen soll erreicht werden, dass die Vergütungen für einen Patienten, der in mehreren Institutionen behandelt wird, gesamthaft nicht höher ausfallen als die Vergütung für die Behandlung in einer einzigen Institution. Bei einer Verlegung rechnet jedes involvierte Spital diejenige Fallpauschale ab, welche sich aus seiner Behandlung ergibt. Sowohl das verlegende wie das aufnehmende Spital müssen jedoch einen Abschlag gewärtigen, wenn die Aufenthaltsdauer des Patienten im betreffenden Spital unterhalb der Mittleren Verweildauer MVD der abgerechneten Fallgruppe liegt. Der Abschlag berechnet sich aus dem Abschlagssatz pro Tag (individuell pro Fallgruppe festgelegt), multipliziert mit der Anzahl der Abschlagstage (MVD ./. Aufenthaltsdauer). Der Abschlagssatz wird von der SwissDRG AG kalkuliert. … |
Verlegungsabschläge |
Funktionsweise SwissDRG
Begrifflichkeiten
Nachfolgend werden die wichtigsten Begriffe im Zusammenhang mit einem DRG-System erläutert.
Kostengewicht = Costweight (CW) = Relativgewicht
Definition:
Jede DRG-Fallgruppe hat ein bestimmtes Kostengewicht, welches anzeigt, wie hoch der durchschnittliche Behandlungsaufwand für Patienten dieser Fallgruppe ist, verglichen mit dem durchschnittlichen Behandlungsaufwand für alle akut-stationär behandelten Patienten in der Schweiz.
Beispiele SwissDRG V0.3:
- I32B, Eingriffe an Handgelenk und Hand ohne mehrzeitigen Eingriff, mit komplexem Eingriff oder bei angeborener Anomalie der Hand, Alter < 6 Jahre: CW = 1,006
- A06A, Beatmung > 1799 Stunden mit komplexer OR-Prozedur oder Polytrauma, mit hochkomplexem Eingriff oder intensivmedizinischer Komplexbehandlung > 3680 Aufwandspunkte: CW = 56.574
- O60D, Vaginale Entbindung ohne komplizierende Diagnose: CW = 0,541
Am einfachen Modell erklärt:
Annahme:
In der Schweiz gibt es nur 4 Krankheitsgruppen: Krankheiten A – B – C – D. Die Krankheiten A-D entsprechen den DRG A – B – C – D
Bedingungen:
Für alle Patienten wird eine Kostenträgerrechnung geführt und die Kosten pro Krankheit sind homogen bzw. normalverteilt.
Kostenhomogenität (Normalverteilung):
Das Kostengewicht wird aufgrund der Durchschnittskosten aller Fälle der gleichen DRG berechnet. Am einfachen Modell mit vier Krankheiten und vier DRG erklärt:
|
Patienten mit der Krankheit A kosten durchschnittlich |
1000.00 CHF |
|
Patienten mit der Krankheit B kosten durchschnittlich |
5000.00 CHF |
|
Patienten mit der Krankheit C kosten durchschnittlich |
3500.00 CHF |
|
Patienten mi der Krankheit D kosten durchschnittlich |
1750.00 CHF |
|
Daraus resultieren Gesamtkosten von |
11250.00 CHF |
|
Durchschnittliche Kosten bei vier DRG |
2812.50 CHF |
|
DRG A kostet 1000.00 CHF |
1000/2812.5 |
Resultat: 0.356 |
|
DRG B kostet 5000.00 CHF |
5000/2812.5 |
Resultat: 1.778 |
|
DRG C kostet 3500.00 CHF |
3500/2812.5 |
Resultat: 1.244 |
|
DRG D kostet 1750.00 CHF |
1750/2812.5 |
Resultat: 0.622 |
Casemix
Definition:
Summe der Fallgewichte eines Spitals; Bewertungs- und Vergleichswert entweder bezogen auf einzelne Fälle oder auch auf das in einem Spital behandelte Patientenspektrum.
Am einfachen Modell erklärt:
Annahmen:
vier DRG A bis D; Beispielspital hat 10 Patienten, wobei aufgrund des eingeschränkten Leistungsspektrums nur drei DRG verwendet werden.
|
3 Patienten im DRG A |
3 x 0.356 |
Resultat: 1.068 |
|
4 Patienten im DRG C |
3 x 1.244 |
Resultat: 4.976 |
|
3 Patienten im DRG D |
3 x 0.622 |
Resultat: 1.866 |
Daraus resultiert ein Casemix von:
|
Casemix |
1.068 + 4.976 + 1.866 |
Resultat: 7.910 |
Casemixindex
Definition:
Durchschnittliches Fallgewicht eines Spitals: auch Fallmischindex genannt; der Fallmischindex ist das durchschnittliche Kostengewicht aller Patienten eines Spitals. Casemix dividiert durch Anzahl Fälle Spital = Casemix-Index
Am einfachen Modell erklärt:
Gemäss obigen Berechnungen hat das Beispielspital mit 10 Patienten (= 10 stationäre Fälle) einen Casemix von 7.910.
Daraus resultiert ein Casemixindex von:
|
Casemixindex |
7.91/10 |
Resultat: 0.791 |
Baserate = Basisfallrate
Definition:
Durchschnittlicher Fallwert eines Spitals (wird ausgehandelt). Entspricht dem Preis/Ertrag für einen durchschnittlich aufwändigen Patienten (Costweight = 1.000)
Am einfachen Modell erklärt:
Auf Basis der Kostenrechnung berechnet das Beispielspital für die stationäre Behandlung der 10 Patienten Vollkosten (Personalkosten, Anlagenutzungskosten, Sachkosten, Umlagekoste) von total CHF 98‘000.-. Eine rein kostenbasierte Baserate müsste dementsprechend CHF 12‘390.- betragen (CHF 98‘000.- / 7.91). Spitäler mit dem gleichen Leistungsspektrum (DRG A, C, D) arbeiten scheinbar wirtschaftlicher und verursachen tiefere CM-bereinigte Durchschnittskosten. Aufgrund des Benchmarking-Gebots (Art. 49 Abs. 1, KVG) wird die verhandelte Baserate tiefer sein als die CHF 12‘390.-. Das Beispielspital ist dadurch gezwungen, die CM-bereinigten Durchschnittskosten zu senken.
Durchschnittstarif
Ein DRG-System bleibt auch bei einer feinen Ausgestaltung (refined) ein Pauschalsystem und somit ein Durchschnittstarif. Vereinfacht graphisch dargestellt werden die Patienten einer DRG wie folgt abgegolten:
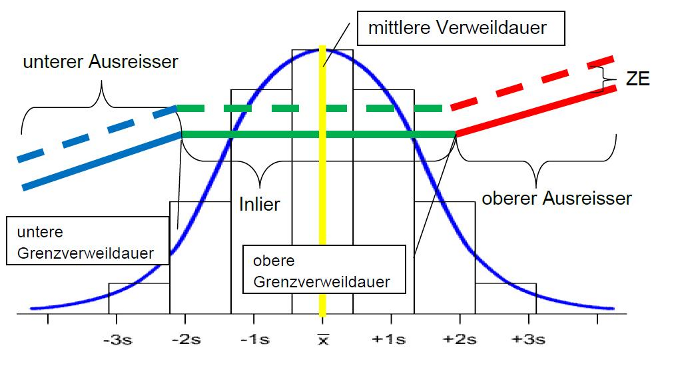
Inlier:
Inlier-Patienten werden unabhängig der Aufenthaltsdauer alle mit dem gleichen Betrag abgegolten.
Untere Ausreisser:
Auch lowoutlier genannt, werden mit einem Tagesabschlagsatz versehen. Übergang von lowoutlier zu inlier wird low trimpoint (untere Grenzverweildauer) genannt.
Obere Ausreisser:
Auch highoutlier genannt, werden mit einem Tageszuschlagssatz versehen. Übergang inlier zu highoutlier wird high trimpoint (obere Grenzverweildauer) genannt.
Mittlere Verweildauer (MVD):
Auch average length of stay (ALOS) genannt, ist die durchschnittliche Aufenthaltsdauer gemäss Fallpauschalenkatalog.
Zusatzentgelt (ZE):
Zusatzentgelte variieren von Patient zu Patient und aus diesem Grund werden sie heraus gerechnet und separat verrechnet. Beispiel Dialysepatient: Damit nur bei den Dialysepatienten eine Verrechnung stattfindet, werden die Dialyseverfahren separat verrechnet.
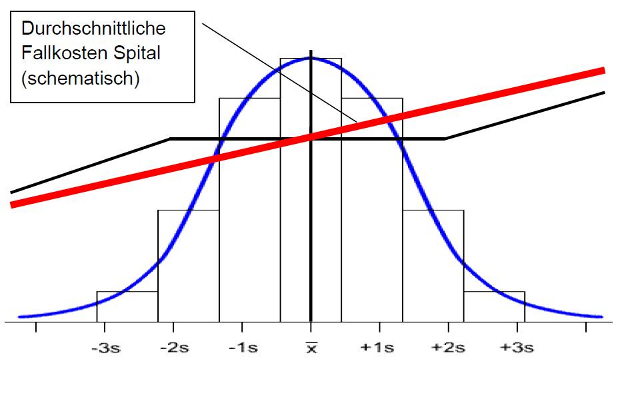
Durchschnittliche Fallkosten Spital:
Grob kann über den Verlauf der Spitalkosten festgehalten werden: Die höchsten Tageskosten fallen typischerweise am Anfang des stationären Aufenthaltes an (diagnostische und therapeutische Massnahmen). Anschliessend verringern sich die Tageskosten und pendeln sich ein (Überwachung, Betreuung, Pflege).
Aktualisierung, Pflege und Weiterentwicklung der Tarifstruktur
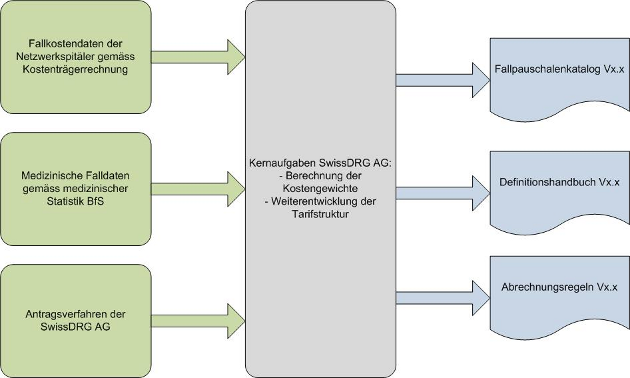
Die Berechnung der Kostengewichte und die Ausgestaltung der Tarifstruktur wird jährlich überprüft. Es handelt sich um ein lernendes System, welches den medizinischen und ökonomischen Fortschritt abbilden muss. Dadurch wird sichergestellt, dass aufgrund der Tarifstruktur keine Fehlanreize entstehen. Aufgrund der verschiedenen Abhängigkeiten (neuer Behandlungs- oder Diagnosecode, Fallkostendaten, medizinische Falldaten, Tarifstrukturausgabe/Fallpauschalenkatalog) kann das System den Fortschritt jedoch nur zeitverzögert abbilden.
Schematische Darstellung der jährlichen Arbeiten der SwissDRG AG im Zusammenhang mit der Aktualisierung, Pflege und Weiterentwicklung der Tarifstruktur SwissDRG:
Mögliche Folgen der laufenden Aktualisierung der Tarifstruktur:
Werden Behandlungen optimiert und dadurch z.B. die Liegedauer verkürzt, führt dies zur Senkung des Kostengewichts der entsprechenden DRG. Dadurch kann der Druck entstehen, die Behandlung weiter zu optimieren, bis die Qualität der Behandlung gefährdet ist. Dies zu verhindern ist Aufgabe aller Beteiligten.
Interessenkonflikt Kostenhomogenität – Verständlichkeit – Komplexität:
Im Rahmen der Weiterentwicklung der Tarifstruktur muss jeweils abgewogen werden, ob die Kostenhomogenität eines DRG, die Verständlichkeit oder der Pauschalgedanke im Vordergrund stehen. Im G(erman)-DRG liegt der Fokus auf der Kostenhomogenität und dementsprechend sind die Bezeichnungen der DRG teilweise schwer verständlich und die grosse Anzahl an DRG und der Sonderentgelte hat eine relativ komplexe Tarifstruktur geschaffen.
Bestimmen der Baserate (Preisverhandlungen)
Ausgangsbasis der Tarife bzw. der Preise bilden die Spitalkosten. Auf Basis der Kostenrechnung werden diejenigen Kosten identifiziert, die zur Erfüllung der stationären Behandlungen im Rahmen der Sozialversicherungen entstanden sind. Da in der Praxis die Abgrenzung der Kosten von den anderen Leistungsbereichen eines Spitals (ambulante Leistungen, gemeinwirtschaftliche Leistungen, Leistungen für Dritte) nicht eindeutig sind, werden die relevanten Spitalkosten durch die Tarifpartner und im Rahmen der Tarifgenehmigung durch die Behörden (u.a. Preisüberwacher) geprüft. Anschliessend werden diese Spitalkosten mit dem Casemix des Spitals normiert und mit anderen Spitälern mit einem vergleichbaren Leistungsauftrag verglichen. Basierend auf diesem Vergleich wird die leistungsorientiert Baserate im Tarifvertrag vereinbart.
Schematischer Prozess (ohne Tarifgenehmigung und allfälliger Tariffestsetzung):
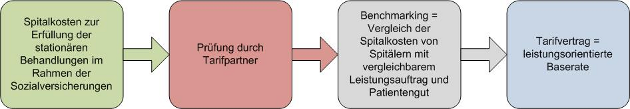
Berechnung des Rechnungsbetrages
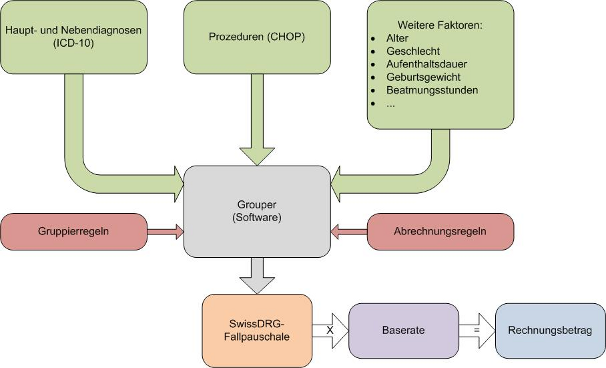
Damit eine DRG-Rechnung gestellt werden kann, braucht es einiges an Manpower und an technischer Infrastruktur. Zuerst muss jeder Fall gemäss den national einheitlichen Kodierrichtlinien (s. Kapitel Kodierrichtlinien), welche durch des BfS herausgegeben werden, kodiert werden. In der Schweiz werden für die Diagnosen der ICD-10-GM und für die Prozeduren der CHOP verwendet. Zusätzlich zu diesen Kodes werden noch weitere Faktoren verlangt. Der vollständig kodierte Fall wird in den sogenannten Grouper eingegeben, welcher anschliessend eine eindeutige DRG zuweist und allfällige weitere Merkmale berechnet (z.B. Zuschläge bei einem oberen Ausreisser, Zusatzentgelte bei einem Dialysepatienten). Dabei werden auch die Gruppier- und die Abrechnungsregeln berücksichtigt. Der eindeutige DRG wird mit der Baserate des Spitals multipliziert, der Fall kann nun fakturiert werden.
Schematisch dargestellt:
Kodierrichtlinien
Die Kodierung der stationären Aufenthalte bildet die Basis der Rechnung. Um eine möglichst einheitliche Kodierung sicherzustellen, existieren verbindliche Kodierrichtlinien, die vom BfS laufend verbessert und überarbeitet werden. Nachfolgend die wichtigsten Grundsätze:
|
Was |
Definition / Erläuterung gemäss Kodierrichtlinien BfS |
|
Hauptdiagnose |
Die Hauptdiagnose ist derjenige Zustand, der am Ende des Spitalaufenthaltes als Diagnose feststeht und der der Hauptanlass für die Behandlung und Untersuchung des Patienten war. Sind mehr als ein Zustand aufgeführt, ist derjenige als Hauptdiagnose auszuwählen, der den grössten Ressourceneinsatz beansprucht hat. Die Hauptdiagnose muss nicht mit der Eintrittsdiagnose übereinstimmen. |
|
Nebendiagnose |
Die Nebendiagnose ist definiert als eine Krankheit oder Beschwerde, die entweder gleichzeitig mit der Hauptdiagnose besteht oder sich während des Spitalaufenthaltes entwickelt. Es werden diejenigen Nebendiagnosen berücksichtig, die therapeutische Massnahmen diagnostische Massnahmen erhöhten Betreuungs-, Pflege- und/oder Überwachungsaufwand erfordern. Es werden nur Nebendiagnosen berücksichtigt, die einen Ressourceneinsatz beanspruchen und somit die Behandlung beeinflussen. |
|
Wichtigster Behandlungscode |
Der wichtigste Behandlungscode steht im Zusammenhang mit der Hauptdiagnose und ist für den Behandlungsverlauf die bedeutendste Prozedur. |
|
Komplikationen |
Komplikationen sind immer Nebendiagnosen, auch wenn sie gravierender sind als die Hauptdiagnose. |
|
Folgezustände |
Folgezustände können teilweise kodiert (z.B. Hemiplegie bei Schlaganfall) und teilweise nicht kodiert (z.B. Fieber, Bauchschmerzen bei Appendektomie) werden. |
|
Verdachtsdiagnosen |
Die Verdachtsdiagnose wird kodiert, wenn die Wahrscheinlichkeit gross ist, dass der Verdacht korrekt ist. Sofern der Verdacht nicht bestätigt ist, darf er nur als Z-Diagnose kodiert werden. |
Damit die Kodierrichtlinien laufend weiterentwickelt und verbessert werden können, ist das BfS auch auf Inputs der Betroffenen angewiesen.
Aufgaben VA
Im Zusammenhang mit einem leistungsorientierten Fallpauschalensystem und einer preis- und somit nicht kostenbasierten Abgeltung stellt sich nun die Frage, welche zentralen Aufgaben bzw. Fragestellungen der Vertrauensarzt erfüllen bzw. beantworten muss. Wie bis anhin geht es grundsätzlich um die Beurteilung der Wirksamkeit, Zweckmässigkeit und Wirtschaftlichkeit einer Behandlung.
Es werden drei sich ergänzende Kontrollmöglichkeiten angewendet:
1,
|
Methode |
Statistische Auswertung der anonymiserten BfS-Datensätze |
|
Ziel |
Leistungsspektrum des Spitals erkennen |
2.
|
Methode |
Kodierrevision |
|
Ziel |
Ermittlung der Kodierqualität |
3.
|
Methode |
Einzelfallkontrolle |
|
Ziel |
Kontrolle der Zweckmässigkeit (bezüglich Wirksamkeit und Wirtschaftlichkeit im Einzelfall) der Behandlung |
|
Mittel |
Behandlungsunterlagen (Austrittsbericht, OP-Bericht, Diagnosen und Prozeduren) z:Hd des Vertrauensarztes |
Wirksamkeit, Zweckmässigkeit und Wirtschaftlichkeit
Hier sei speziell auf das Kapitel „Ökonomische Aspekte“ des vorliegenden Manuals hingewiesen, wo die grundlegenden Gedanken im Abschnitt „Wirtschaftlichkeit im Kontext von Wirksamkeit und Zweckmässigkeit“ nachgeschlagen werden können. Daraus können nachfolgende Folgerungen abgeleitet werden:
- Die Beurteilung der Wirksamkeit, Zweckmässigkeit und der Wirtschaftlichkeit (WZW) von individuellen Therapien lässt sich nur auf Ebene des Einzelfalls unter Einbezug von Vor- und Nachbehandlungen entscheiden.
- Die WZW-Beurteilung von einzelnen stationären Behandlungsmethoden kann anhand von statistischen Ermittlungen aber auch durch Musterrechnungen erfolgen (z.B. ambulante versus stationäre Meniskuschirurgie).
- Dabei sind die üblichen Kriterien, wie im Kapitel „Leistungen“ des Manuals beschrieben, anzuwenden. Spezifische DRG-Fragen werden nachfolgend in den KapitelnÜberprüfung der Liegedauer bis Überprüfung der Behandlungselemente (Methoden, Wirkstoff, Implantate) abgehandelt.
Überprüfung der Liegedauer
Bei der Überprüfung der Liegedauer muss zwingend die Abgeltungssystematik von SwissDRG in die Überlegungen miteinbezogen werden.
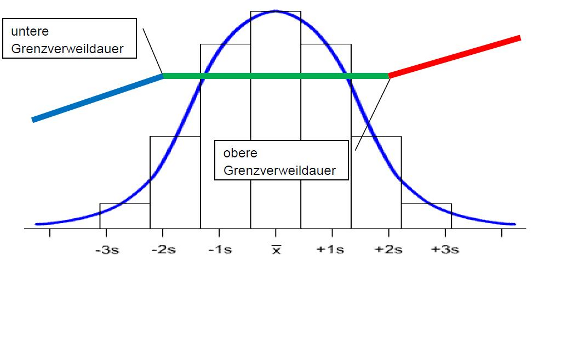
Sowohl die untere wie auch die obere Grenzverweildauer haben das Ziel, dass der Patient nicht zu wenig lange im Spital behalten wird. Sie bekämpfen somit die Gefahr der zu frühen Entlassung oder Verlegung. Dabei gilt es zu berücksichtigen, dass die Zuschläge bei den oberen Ausreissern nicht die effektiven zusätzlichen Kosten der überlangen Liegedauer decken. Dadurch wird verhindert, dass im Bereich der Überlieger nicht der Anreiz entsteht, den Patienten zu lange zu behandeln.
Das System setzt somit Anreize, dass die Liegedauer optimal gewählt wird. Eine Überprüfung der Liegedauer im Einzelfall erübrigt sich. Anderseits in Kombination mit der Schwere der ausgewiesenen Behandlung können durchaus berechtigte Fragen entstehen:
- bei unteren Ausreissern in Kombination mit Diagnosen die typischerweise ambulant behandelt werden könnten
- eine Liegedauer im ersten Drittel der Inlier-Periode bei DRG mit hohem Schweregrad (insbesondere solche mit Komplikationen)
Die gleichen Fragen können natürlich auch bei der statistischen Analyse des Leistungsspektrums eines Spitals angewendet werden. Unter SwissDRG besteht aufgrund der Verlegungsabschläge (s. Kapitel 2.2) kaum ein Anreiz, die Patienten in ein anderes Akutspital zu verlegen. Zu frühe Verlegungen zur Nachbehandlung (z.B. Rehabilitation, Spitex) können auftreten. Unter SwissDRG sollten hier die strengen Wiederaufnahme- und Rückverlegungsregeln wirksam werden und zudem werden sich wohl auch die nachbehandelnden Stellen gegen solche Praktiken wehren.
Verlegungen und Auslagerung einzelner Untersuchungen und Behandlungen müssen dahingehend überprüft werden, ob sie medizinisch vertretbar, patientenfreundlich und wirtschaftlich sinnvoll sind. Vertrauensärztlich kann allerdings nur bei Verstoss gegenüber den WZW-Prinzipien interveniert werden.
Überprüfung der Spitalbedürftigkeit
Die Überprüfung der Akutspitalbedürftigkeit sollte im preisorientierten SwissDRG-System nicht mehr nötig sein. Insbesondere kleinere, ländliche Spitäler mit wenig Fallzahlen könnten allenfalls noch Interesse haben, Pflegepatienten für kurze Zeit akut aufzunehmen. Längere diesbezügliche Spitalaufenthalte (obere Ausreisser) kommen jedoch nicht mehr in Frage, da der Zuschlag die effektiven Mehrkosten eines zusätzlichen Aufenthaltstages nicht decken dürfte. Ziel der Spitäler unter SwissDRG wird sein, die Patienten umgehend zu entlassen oder zu verlegen, wenn dies medizinisch zu verantworten ist.
Überprüfung der Behandlungsart
Aufgrund unterschiedlicher Finanzierung und Tarifierung der ambulanten und der stationären Spitalbehandlungen entstehen Fehlanreize, die überwacht werden müssen. Folgende Fehlanreize sind denkbar:
- Aufgrund der 100%igen Kostenbeteiligung im ambulanten Bereich kann der Versicherer dazu tendieren, einen kurzstationären Aufenthalt der ambulanten Behandlung vorzuziehen.
- Nicht kostendeckende Tarife im ambulanten Spitalbereich verleiten die Spitäler dazu, kurzstationäre Aufenthalte der ambulanten Behandlung vorzuziehen.
- Nicht kostendeckende Tarife im stationären Spitalbereich verleiten die Spitäler dazu, ambulante Behandlungen der stationären Behandlung vorzuziehen.
- Aufgrund der zusätzlichen Einnahmemöglichkeiten bei zusatzversicherten Patienten im Rahmen einer stationären Behandlung besteht der Anreiz, diese eher stationär anstatt ambulant zu behandeln.
Die systematische Überprüfung solcher möglicher Fehlverhalten ist mühsam und aufwendig. Zielführender und wesentlich effizienter wären Vergleiche des Abrechnungsverhaltens von Spitälern mit ähnlichem Leistungsspektrum. Weicht ein Spital in der Analyse wesentlich vom Durchschnitt ab, ist eine Ursachenanalyse zusammen mit dem Spital sinnvoll. Wichtig dabei ist, dass auch vor- und nachstationäre Untersuchungen und Behandlungen miteinbezogen werden.
Überprüfung der Behandlungselemente (Methoden, Wirkstoffe, Implantate)
Aufgrund der Preis- und Leistungsorientierung von SwissDRG wird das Spital ökonomisch dazu gezwungen, bei alternativen Behandlungselementen das günstigste anzuwenden, es sei denn, die Alternativen führen zu einer unterschiedlichen Bewertung, sprich zu einer unterschiedlichen Rechnungsstellung. Dies kann dann der Fall sein, wenn:
- unterschiedliche Prozeduren unterschiedliche Kostengewichte zur Folge haben
- ein Medikament (oder Implantat) mittels Zusatzentgelt verrechnet wird, und der Preis dieses Zusatzentgeltes einen Gewinn erwirtschaften lässt bzw. wenn die unwirtschaftlicheren alternativen Medikamente (oder Implantate) höhere Gewinne abwerfen als die wirtschaftlicheren Alternativen
- ein Implantat mittels Zsatzentgelt verrechnet wird, und der Preis dieses Zusatzentgeltes einen Gewinn erwirtschaften lässt bzw. wenn die unwirtschaftlicheren alternativen Implantate höhere Gewinne abwerfen als die wirtschaftlicheren Alternativen
- eine Untersuchung oder eine Behandlung mittels Zusatzentgelt verrechnet wird und der Preis dieses Zusatzentgeltes einen Gewinn erwirtschaften lässt
Damit ein allfälliges systematisches Fehlverhalten eines Spitals identifiziert werden kann, sind folgende Schritte zu empfehlen:
- Identifikation der Elemente, welche die Kriterien gemäss a – c erfüllen
- Definition des Sollverhaltens eines Spitals
- Vergleich der Spitäler bezüglich Sollverhalten
- Stichproben auf Ebene Einzelfall, die vom Sollverhalten abweichen
- Erkenntnisse der SwissDRG AG (Antragsverfahren) melden (kann auch bei Einzelfällen erfolgen)
Fazit
Das revidierte KVG mit den preis- und leistungsorientierten Fallpauschalen bedeutet für das Schweizer Spitalwesen eine kleine Revolution. Dabei sollten ein paar grundsätzliche Fakten nicht vergessen gehen:
- Ein DRG-System ist ein komplexes Tarifsystem, welches versucht, ökonomische Anreize für eine möglichst effiziente Patientenbetreuung zu setzen.
- Die Finanzierung mittels DRG ersetzt die WZW-Prüfung auf Ebene Einzelfall nicht. Es bedarf allerdings spezifischer Kenntnisse des Systems.
- Bei der Einzelfallprüfung müssen vor- und nachgelagerte Prozesse zwingend miteinbezogen werden.
- Kodierung ist keine exakte Wissenschaft, wobei die Grundregeln von allen Beteiligten beachtet werden müssen. Sowohl Leistungserbringer wie auch Kostenträger müssen mit den Ungenauigkeiten des Systems leben.
- Die Kontrolle des Systems muss so ausgestaltet werden, dass systematisches Fehlverhalten aufgedeckt werden kann, jedoch dadurch möglichst wenig Administrativaufwand verursacht wird (Kosten-Nutzen-Betrachtung).
- Sowohl der Casemix wie auch der Casemixindex sind abhängig von der Ausgestaltung der Tarifstruktur SwissDRG und somit nur bedingt objektiv.
- Die Berücksichtigung der Kostenunterschiede pro Patient sind nur bedingt abgebildet.
- Der Einzelfall ist nie korrekt im Sinne seiner effektiv verursachten Kosten abgerechnet.
Links
ICD-10: http://www.bfs.admin.ch/bfs/portal/de/index/infothek/nomenklaturen/blank/blank/cim10/02.html
CHOP: http://www.bfs.admin.ch/bfs/portal/de/index/infothek/nomenklaturen/blank/blank/chop/02.html
Kodierrichtlinien: http://www.bfs.admin.ch/bfs/portal/de/index/infothek/nomenklaturen/blank/blank/codage/04/04_05.html
Fallpauschalenkatalog, Abrechnungsregeln, Definitionshandbuch, Grouper, Antragsverfahren SwissDRG, Reglement Kodierrevision: http://www.swissdrg.org/de/

Schweizerische Gesellschaft der Vertrauens- und Versicherungsärzte
Fragen, Anregungen
Haben Sie Fragen, Bemerkungen oder Anregungen zur Gestaltung unserer Homepage?
Teilen Sie uns das doch bitte mit und kontaktieren Sie unsere Geschäftsstelle.
Geschäftsstelle
SGV
c/o MBC Markus Bonelli Consulting
Rudolf Diesel-Strasse 5
8404 Winterthur
Tel. 052 226 06 03
Fax 052 226 06 04
Email info@vertrauensaerzte.ch